摘要重點整理:
纖維肌痛症(fibromyalgia)是一種症候群,表現特徵為慢性全身性疼痛、疲累及睡眠障礙。常合併有一些非特異性主訴。症狀除全身慢性疼痛外、常有疲倦、主觀性發熱、口乾舌燥、眼睛澀痛、心悸、氣促、腹痛、便秘、拉肚子、膀胱無力、肢體麻痛等自主神經系統的症狀。同時身體上的特定點按壓,會產生劇烈的疼痛與反應。
診斷纖維肌痛症可追溯至1904年首先用纖維炎(fibrositis)來描述下背部肌肉纖維組織的發炎。臨床觀察由兩方面來看。
一、這是一種軟組織部位(指靠近肌肉和關節的支撐區)的肌肉骨骼所產生的疼痛。
二、肌肉骨骼系統以外的症狀如:疲倦和睡眠失調等,則常與慢性疲勞症候群密切相關。
除疼痛以外,纖維肌痛症的症狀如大腸激躁症、緊張性頭痛、麻木、刺痛、腫脹或水腫等常會受到情緒、身體壓力、或創傷、心情、與行為等因素所影響,研究發現,缺乏運動、天氣、壓力、營養不良、肌肉受傷、睡眠習慣差、人際關係差會加劇纖維肌痛症之症狀。其他長期工作的壓力,生活日夜顛倒,也可能造成纖維肌痛症。
盛行率
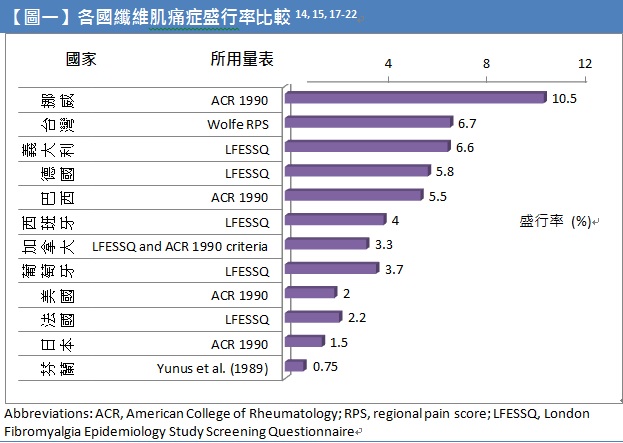
目前文獻報告纖維肌痛症好發於 30 至 40 歲之間,正處於黃金歲月或事業高峰期的成人,盛行率約為 1-11%,患者以女性居多,罹病比例約為男性的 7倍。小孩、青少年或老年人亦可能發生。根據 2008 年陳俊宏醫師在南投縣所進行的纖維肌痛症流行病學調查結果顯示,國內一般社區民眾纖維肌痛症的盛行率為 6.7%;其中女性罹患纖維肌痛症的比例顯著高於男性,分別為 8.3% 及 4.4%;年齡層以 65-74 歲居多,其次為 50-65 歲的族群。
症狀與臨床表徵
纖維肌痛症主要症狀為超過三個月以上的慢性廣泛性疼痛 (包括身體左側、右側、腰部以上、腰部以下及中軸骨骼疼痛) 、疲倦及睡眠障礙。此外,其他常見臨床表徵尚包括僵硬、緊張性頭痛、肌肉與關節疼痛、月經週期疼痛、陰部疼痛或陰道痙攣、抽筋、大腸激躁症、激躁性膀胱、憂鬱或焦慮等情緒障礙及認知功能障礙 (如無法專心、健忘或思維紊亂) 等。
表、纖維肌痛症中常見症狀與表徵的盛行率(%)
| 全身廣泛性的疼痛併有壓痛點 | 100 |
| 全身虛弱、肌肉與關節疼痛 | 80 |
| 無法恢復精神的睡眠 | 80 |
| 疲倦 | 70 |
| 僵硬 | 60 |
| 緊張性頭痛 | 53 |
| 月經週期疼痛 | 40 |
| 激躁性大腸,功能性腸胃道疾病 | 40 |
| 主觀感覺麻木、腫脹、刺痛 | 35 |
| 皮膚紅、蕾絲般紅色皮膚斑紋 | 30 |
| 發燒不適 | 20 |
| 腺體腫脹不適 | 20 |
| 眼睛乾燥不適 | 20 |
| 主觀認知嚴重失調 | 20 |
| 明顯的精神病變 | 5-20 |
| 腿不寧症候群 (restless leg syndrome) | 15 |
| 女性泌尿道症候群、激躁性膀胱 | 12 |
| 陰部疼痛或陰道痙攣 | 10 |
| 併發反應性失養症reflex sympathetic dystrophy | 5 |
除了憂鬱症和焦慮症等情緒問題外,許多纖維肌痛症患者亦可能同時併有其他相關病症。常見共病症包括緊張性頭痛、偏頭痛、大腸激躁症、慢性疲勞症候群 (chronic fatigue syndrome) 、顳顎關節障礙 (temporomandibular disorder) 、間質性膀胱炎 (interstitial cystitis) 或膀胱疼痛症候群 (painful bladder syndrome) 、慢性攝護腺炎 (chronic prostatitis) 、慢性骨盆腔疼痛 (chronic pelvic pain) 、多發性化學敏感症 (multiple chemical sensitivities) 及外陰疼痛 (vulvodynia) 等;針對這些病人,臨床醫師應特別留意其併發纖維肌痛症的可能。
表、纖維肌痛症相關的情況
| 相關的情況 | 合併纖維肌痛症(%) | 纖維肌痛症相關情況(%) |
| 慢性疲勞症候群 | 50 | 50 |
| 功能性腸道疾患 | 20 | 40 |
| 自體免疫疾病 | 10 | 2 |
| 萊姆疾病 | 30 | 2 |
| 反射性失養症 | 100 | 5 |
| 經前症候群 | 10 | 50 |
| 女性尿道症候群 | 10 | 12 |
| 外陰疼痛、陰道痙攣 | 50 | 5 |
| 僧帽瓣脫垂 | 10 | 20 |
| 緊張性頭痛 | 20 | 53 |
| 顳顎關節功能失調 | 18 | 75 |
臨床上有多種疾病如類風濕性關節炎、全身性紅斑狼瘡、脊椎關節病變及多發性硬化症等,其症狀表徵與纖維肌痛症極其相似,有時亦會造成次發性纖維肌痛症,即所謂 concomitant fibromyalgia ,增加診斷上的困難,透過適當血液檢查、抗核抗體 (antinuclear antibody, ANA) 或類風濕因子 (RA factor) 篩檢及影像檢查,將有助於正確的鑑別診斷。
致病機轉
纖維肌痛症是一種慢性、廣泛性,也是持續性的疼痛,就是對任何刺激,產生超乎期待的「疼痛放大症候群」。
基因多形態 (genetic polymorphisms)
纖維肌痛症具有強烈的家族性,被認為與纖維肌痛症有關的基因多形態包括: 5-HTTLPR 、 COMT 、 dopamine D4 receptor gene 及 HTR2A (serotonin-2A receptor gene) 等。
痛覺傳導路徑異常
纖維肌痛症的形成可能與中樞神經系統痛覺傳遞路徑失常有關;文獻顯示患有纖維肌痛症者對於痛覺或冷熱刺激等感覺較正常人來得敏感。 正常痛覺傳導途徑來自痛覺接受器,經由A-delta及C纖維傳向脊髓背根神經節(dorsal horn),神經傳導物質由背根神經節釋出。疼痛訊息經由脊髓視丘徑(spinothalamic track)傳送至視丘(thalamus)。自主神經系統的誘發感覺神經纖維,也會將內臟的疼痛訊息融入痛覺傳導途徑,經由脊髓網狀徑(spinoreticular tract)傳向腦中的邊緣系統(limbic system)。協調控制情緒,包括清醒、警惕及害怕。
纖維肌痛症病人的痛覺放大作用,就是由於慢性刺激經由A-delta及C痛覺纖維,將疼痛傳至視丘,並進而傳至邊緣系統,改變正常化學物質釋放,產生對抗或增強疼痛的反應。 疼痛的感覺經由腦和脊髓的路徑所發出的強大神經衝動,持續經由C纖維轟炸,造成中央敏感化(central sensitization)並過度修飾疼痛 (wind up phenomenon)。使得任何刺激都會增加痛楚。任何輕微的碰觸,卻可以在脊髓及大腦傳送過程中成為疼痛過敏。甚至自主神經系統的神經纖維也會傳送有害的疼痛訊息,造成訊號過載。 神經傳導物質如P 物質(substance P)、神經生長因子 (nerve growth factor) 、腦源神經滋養因子 (brain-derived neurotrophic factor) 及麩胺酸 (glutamate) 的濃度在纖維肌痛症患者腦髓液中均偏高。
由於P 物質可改變脊髓神經元感受疼痛訊息的感覺,活化NMDA接受器(N-甲基-D-天門冬酸),加強去極化,使得鈣離子大量流入神經細胞,造成過度興奮。並上行到腦部視丘作或邊緣系統。 腦部下行系統中具有抑制神經傳導物質之功能。但神經傳導物質serotonin濃度在纖維肌痛症病人的大腦相對偏低,產生更多的substance P。這serotonin的缺乏是造成纖維肌痛症疼痛的病理基礎。 另一方面,一般不運動的健康人,從事一些費力的活動後,肌肉的酸痛與僵硬部分是因為微細的肌肉撕裂傷。通常這種疼痛只維持一至二天,身體就會自然修復。但這種肌肉的「微傷害」卻在纖維肌痛症的病人造成肌肉痙攣,以及肌肉氧氣供應不足,並造成酸痛及僵硬的慢性疼痛困擾。
物理及心理壓力
許多纖維肌痛症患者是在遭受巨大壓力後才開始出現症狀;後天環境因素,如車禍、手術、生產、意外造成之外傷、過勞導致身體負擔過重、萊姆症 (Lyme disease) 或 C 型肝炎感染、長期處於壓力狀態、心理創傷、曾遭受虐待或性侵害事件等,均可能誘發纖維肌痛症。社會心理壓力不只與慢性廣泛性疼痛的發生有極大關係,更可能透過神經內分泌系統的改變,增強疼痛反應。
神經內分泌及自主神經系統失調
研究指出在纖維肌痛症的病人中,其促腎上腺皮質激素釋放激素(CRH)的值往往正常,但在面對壓力及不同形式的刺激時,反應卻變得遲鈍。推測纖維肌痛症的病人在面對突來的急劇壓力時,也會因為無法適當釋放出足夠的腎上腺素來反應。導致身體慢性壓力,在惡性循環之下,持續存在不好的感覺。
睡眠障礙
大約有六到九成之間的纖維肌痛症病人會有睡眠的障礙,縱使在床上睡覺,躺了八個小時,但醒來時卻仍然覺得精神及體力沒有恢復。睡眠品質不佳常會加劇疼痛症狀。1970年代多倫多大學的Harvey Moldofsky的研究,證實纖維肌痛症的病人睡眠腦波不正常。因為在正常睡眠的腦電波記錄,大部份都是深慢的δ波。α波在睡眠時間中,出現在做夢的快速動眼期(REM)睡眠。與沒有症狀的人作比較時,纖維肌痛症病人睡眠腦波發現α波疊在δ波上。這種α-δ波相疊會使人驚醒。
神經內分泌及自主神經系統失調
長期壓力狀態可能導致身體兩大壓力反應系統:下視丘-腦下垂體-腎上腺軸 (HPA axis) 與自主神經系統失常,進而造成纖維肌痛症。這種自主神經調控的不正常會引起許多臨床症候,包括僧帽瓣脫垂、非心因性胸痛、偏頭痛/緊張性頭痛、激躁性腸道症候群、經前症候群、以及激躁性膀胱症候群等,這些症狀都是屬於纖維肌痛症有關症候的範畴。其他較不常見的自主神經系統嚴重紊亂的情況則會引起痛覺擴大器的延長刺激,甚至導致慢性神經性發炎。這些症候中最重要的併發症就是交感神經傳遞的疼痛與肌萎縮,我們稱之為reflex sympathetic dystrophy 。
纖維肌痛症的病人中,自主神經系統控制異常(autonomic dysregulation或dysautonomia),造成血管擴張收縮失常。這種自我調控或局部控制的失常,引起許多纖維肌痛症的臨床症狀,如:外傷或姿勢改變都會引發自主神經訊號的傳遞異常,經由脊髓網狀徑路(spinoreticular tract)上升傳至腦部的邊緣系統,並導致血管收縮與疼痛過度敏感。當臨床反應演變出現腫脹的感覺時,稱之為neurogenic inflammation。這時末端感覺受器的刺激將引發交感神經系統以及神經肽胜的釋放,產生血漿外滲或是腫脹。壓迫小神經,造成麻木、灼燒或刺痛的感覺。P物質更活化脊髓背根神經結中的交感神經系統接受器,引起反應性充血,或使得皮膚經觸按後呈現紅色,並在皮膚底層顯出斑駁的樣子,有如所謂皮膚劃紋症(dermatographism),或網狀青斑(livedo reticularis),或雷諾氏現象(Raynaud's phenomenon),以致臨床上懷疑罹患紅斑性狼瘡,硬皮症等自體免疫疾病。
臨床診斷
纖維肌痛症可以簡單定義為慢性全身性疼痛。目前纖維肌痛症的診斷引用1990年美國風濕病醫學院(American College of Rheumatology; ACC)所訂定的分類標準作為準則:持續三個月以上的慢性全身性疼痛:
(1)持續性、廣泛性的疼痛,時間最少超過3個月(因為用這個條件,可以排除來自於病毒或外傷等能夠可以自行緩解的因素)。
(2)此疼痛存在於人體的四個象限:如:左側、右側、腰以上區域、及腰以下區域。
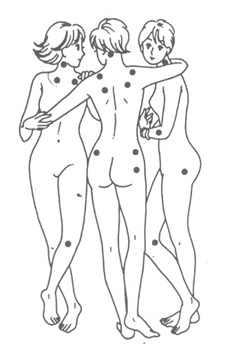
(3)此疼痛在18個指定壓痛點中需出現在至少11個位置以上;同時在每一象限中,至少應有一個以上之壓痛點。
(4)疼痛的定義為當8磅的壓力即相當於讓手指尖端1/4或1/3的指甲變白時的壓力,使用這種壓力施在壓痛點時,感覺不舒服即是。
1990 ACR 對纖維肌痛症之診斷標準
- 廣泛性疼痛的病史
定義:當下列的條件都出現時,疼痛被考慮是廣泛分布的:疼痛出現在身體左側、疼痛出現在身體右側、疼痛位在腰以上、疼痛位在腰以下。除此之外,中軸性骨架疼痛(頸椎、或前胸、或胸椎、或下背)必須存在。在這定義下,肩部和臀部疼痛,必須考慮其所牽涉之部位。“下背”痛是被考慮為下段的疼痛。
- 以指頭觸診18個壓痛點處,有11個疼痛反應。
定義:枕骨:雙側,位在下枕部肌肉附著處。 下頸部:雙側,在C5--C7的頸椎橫突前側處。 斜方肌:雙側,在上緣的正中央位置。 肩胛崗上肌:雙側,在肩胛棘靠近中間邊緣之上部。 第二肋骨:雙側,在第二肋軟骨接合處,正好位於接合處上緣外側。 手肘上髁外側:雙側,位在上髁遠端2公分處。 臀部:雙側,臀部股回頭肌外側前部肌肉疊合處。 大轉子:雙側,大轉子突起之後緣。 膝:雙側,內側脂肪墊,關節線近端。 對於每一個被考慮為“陽性”的壓痛點,觸診按壓時必須有明顯疼痛。所謂壓痛點並非是一直都是疼痛的。(在未按壓時,大都不痛) 注意:為了分類的目的,當病人符合這兩個診斷標準時,則可以診斷為肌纖維疼痛症候群。廣泛性的全身痛必須已經存在超過3個月。若有其他第二種臨床異常障礙,並無法排除肌纖維疼痛症候群的診斷。 纖維肌痛症十八個壓痛點(tender point)的位置 纖維肌痛症診斷條件需要在18個指定壓痛點中疼痛至少出現在11個位置以上 (取材自城邦原水出版社出版,拙譯的「纖維肌痛症診療室」,並得到許可使用)
纖維肌痛症診斷標準 - 2011 更新版 (Modified ACR 2010 Criteria)
美國風濕病醫學院(ACR)為了讓基層醫師,與專科醫療院所在診斷纖維肌痛症上,有更簡單與實用的方法。進一步在2010年制定新的纖維肌痛症診斷的準則:結合:
一、廣泛性疼痛指標(wide-spread pain index; WPI)以確立慢性全身性疼痛;
二、使用症狀嚴重程度量表(symptom severity scale; SS scale),包括:認知功能、睡眠障礙、疲累、以及一般身體症狀的數目等四個部分以評估病人除了疼痛以外的身體症狀。倘若WPI的分數≧7, SS的分數≧5;或者是WPI的分數介於3~6之間,以及SS的分數≧9;只要一個成立,就可以建立纖維肌痛症的診斷。 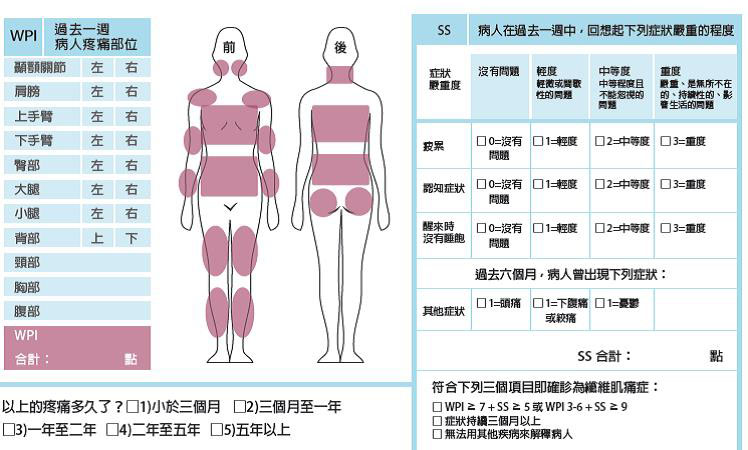
臨床處置 纖維肌痛症是否必要做抽血、或尿液檢查?
診斷纖維肌痛症需要作詳細病史及身體檢查,同時血液檢查對於鑑別診斷其他相關疾病是必要的。這包括完整血球計數及包括血糖、腎功能,肝功能,電解質,血脂肪,蛋白質,甲狀腺功能,及尿酸等完整的血液生化分析。其他包括紅血球沈降係數(ESR)、C反應蛋白(C-reactive protein)和尿液分析也有幫助。某些情況下加做抗核抗體ANA或類風濕因子RF以篩檢全身性紅斑性狼瘡或類風濕性關節炎也是可以的。有時醫生會因病人抱怨麻木、刺痛或灼燒感而安排頸部或下背部的X光檢查、核磁共振(MRI),或電腦斷層(CT scan)來確定骨刺或椎間盤突出所引起的神經症狀。
纖維肌痛症的非藥物治療 運動
適量的運動,特別是有氧運動及肌力訓練,可以減輕患者疼痛及憂鬱症狀,並改善整體健康狀態與日常活動能力。運動療程應考量個別患者之體能狀態、活動能力、症狀嚴重度、治療目標及個人偏好。 合適的有氧運動包括步行、腳踏車等,建議採漸進式方式進行;患者可由每日運動 2-3 次、每次 3-5 分鐘開始,慢慢增加至每週 3-4 次、每次 20-30 分鐘。
太極
太極拳配合深度呼吸及放鬆技巧,非常適用於纖維肌痛症病人。研究顯示,連續 12 週、每週兩次的太極拳,可顯著改善病人睡眠、憂鬱、整體感受及身體與心理功能,並大幅減輕纖維肌痛症對其日常生活的衝擊。
認知行為治療 (Cognitive Behavioral Therapy, CBT)
認知行為治療係一種藉由改變扭曲的思考模式,以達到正確行為或習慣改變的心理治療方式;治療技巧主要包括:思考模式的調整與行為介入,並教導患者如何減輕痛苦、疼痛、疲勞及焦慮等各項技巧。可以幫助纖維肌痛症患者改變對該病症的認知與心態,並培養其自我調適能力。針對特定治療目標 (如改善活動能力及失眠問題等) 所設計之認知行為治療,建議可與藥物及運動處方併用,作為纖維肌痛症之輔助治療,則對於相關症狀的緩解有不錯的效果;特別適用於伴有情緒障礙或功能障礙的患者。
認知行為治療 (Cognitive Behavioral Therapy, CBT)
認知行為治療係一種藉由改變扭曲的思考模式,以達到正確行為或習慣改變的心理治療方式;治療技巧主要包括:思考模式的調整與行為介入,並教導患者如何減輕痛苦、疼痛、疲勞及焦慮等各項技巧。可以幫助纖維肌痛症患者改變對該病症的認知與心態,並培養其自我調適能力。這種針對特定治療目標 (如改善活動能力及失眠問題等) 所設計之認知行為治療,建議可以作為纖維肌痛症之輔助治療,與藥物及運動處方併用,對於緩解相關症狀有不錯的效果;尤其是特別適用於伴有情緒障礙或功能障礙的患者。
病患教育
在全方位纖維肌痛症治療中,適當的病患教育是其中極為重要的一環。病患教育包括疾病的認識、自我管理技巧的學習、討論纖維肌痛症的可能致病機轉,以幫助患者了解造成這個疾病及相關症狀之原因,並積極接受治療,以減輕纖維肌痛症所帶來的負面標籤,減輕患者的無助感。並可改善患者對自身健康狀態的滿意度,及相關症狀的緩解。
醫師對病人生活的適當建議
均衡的飲食營養,適當補充維他命與礦物質。作息規律,充足睡眠,中午避免睡午覺。固定晚間睡眠和起床的時間。避免睡前喝太多水,或服用利尿劑。避免抽煙,尤其是睡前不要抽煙、喝酒或及服用含咖啡因的飲料。避免吃辛辣的食物或吃得過飽,以及任何導致疲勞、疼痛以及壓迫的活動。以有效地減少纖維肌痛症對生活的衝擊。
纖維肌痛症的藥物治療 抗癲癇劑 (Anticonvulsants)
利瑞卡pregabalin為第一個獲得美國 FDA 核准用於治療纖維肌痛症之藥物,並於 2011 年底獲台灣衛生署核准通過該適應症。是一種新一代抗癲癇藥物,本藥物對鈣離子通道 (voltage-gated Ca2+ channels) 電位依賴性的 α2-δ 次單位具有高度的親和力,藉由阻斷鈣離子通道,減少鈣離子流入突觸前神經細胞,減少麩胺酸、正腎上腺素及 P 物質等神經傳遞物質的釋放,達到止痛、抗痙攣與抗焦慮的效果。除可顯著緩解纖維肌痛症患者疼痛及睡眠障礙等症狀,並且有助改善生活品質。且對疼痛、睡眠障礙、疲勞、整體狀態、身體及心理功能等多方面的改善均有持久性的療效。在一個跨國性、大型隨機雙盲、安慰劑的對照研究已指出pregabalin能改善睡眠,並迅速緩解疼痛症狀,這個效果可以持續長達十四週,並改善患者整體感受及日常生活功能。但是常見的副作用則包括:頭暈、嗜睡、口乾、水腫、視力模糊、體重增加及注意力不集中等。 其他一些治療癲癎的藥劑包括:carbamezine(Tegretol)用於處理纖維肌痛症的不適也有幫助。Tegretol會阻斷神經的反應。其他與pregabalin同類型的抗癲癇藥物gabapentin(Neurontin)則作用在鈣離子通道,以增加GABA的分泌量。這可以減緩中樞神經系統產生的神經衝動。同時GABA也可以阻斷慢性疼痛中excitatory amino acid的釋放。但是若服用這類藥物則必須注意需要規律的追蹤病人,包括:血球記數和肝功能試驗的監視。
抗憂鬱劑 (Antidepressants) 一、血清素和去甲腎上腺素再攝取抑製劑(SNRIs)
Duloxetine
透過抑制血清素及正腎上腺素的再吸收,以達到抗憂鬱、鎮靜及緩解疼痛等效果,該藥於 2008 年獲美國 FDA 核准用於治療成人纖維肌痛症。不論患者是否同時併有憂鬱症,研究顯示duloxetine均可有效緩解疼痛與精神疲勞等主要纖維肌痛症症狀,並可改善生活品質、患者的活動與社交能力及整體感覺。近期一項多中心、隨機雙盲、安慰劑對照試驗中,顯示 duloxetine 治療者相較安慰組明顯改善整體狀態、疼痛、睡眠障礙、情緒、僵硬感、疲倦及活動與社交能力等。duloxetine常見副作用則包括噁心、頭痛、口乾、失眠、疲勞、食慾降低、出汗過多、便秘、腹瀉、頭暈及不安等。
Milnacipran
主要作用機轉與 duloxetine 類似。於 2009 年獲美國 FDA 核准適用於成人纖維肌痛症之治療。研究顯示可有效緩解疼痛,改善患者整體狀態,減少疲勞、憂鬱等症狀,並有助增進其身體與心理功能。常見的副作用為噁心,一般多為輕微至中度,且通常於三週內逐漸緩解;其他常見不良反應還包括:頭痛、便秘、熱潮紅、頭暈、出汗過多、嘔吐、口乾、心悸、高血壓等。
二、三環抗鬱劑(tricyclic antidepressants,簡稱TCA)
是纖維肌痛症可以信賴的治療方法。TCA在低於一般減輕情緒憂鬱沮喪所需的劑量之下,有許多不錯的效果:一、可以讓病人睡眠較沉,增加睡眠時腦波中delta波的量。二、可以增加神經細胞裡serotonin的有效性。三、可以提高endorphins減輕疼痛。四、放鬆肌肉。尤其是TCA並沒有成癮性,且無嗜睡的作用,間接達到止痛的效果。 通常建議在開始服用TCA一個月之後,再作一次評估。如果治療反應良好,則可以使用三到六個月,以充分治療纖維肌痛症。這時再逐漸的減小藥量,至隔夜使用,最後再調整至有需要的時候服用。研究發現TCA服用幾個月之後,病人可能將重新調整疼痛閥閾,所以沒有必要長期使用藥物。
三、選擇性血清素再攝取抑製劑(SSRI)
早期使用SSRI治療纖維肌痛症並未達到預期效果。只有將SSRI併用TCA才顯示好的療效。一般SSRI可以用來處理纖維肌痛症相關的疲勞、焦慮、認知損害、以及沮喪,促進生理性嗎啡endorphins的釋放,適度減輕疼痛。功效會在二到三周內發揮。且不具有成癮性,也不含麻醉劑成份。通常非常低的劑量就具有療效了。這比起憂鬱症治療所需要的劑量少很多。副作用包括體重增加、性慾降低;所以其他第二線的藥劑或許就會有幫忙。
抗焦慮劑 (Anxiolytic agents)
benzodiazepine經由消除睡眠腦電波中不正常的α-δ波的產生,減少睡眠中肌痙攣,或腿不寧症候群(restless legs syndrome),以減緩纖維肌痛症的症狀。benzodiazepine也是一種鎮靜劑,藉由增加serotonin的分泌,以及抑制GABA(gamma aminobutyric acid)分泌所致的大腦或脊椎刺激的神經衝動。雙盲對照研究証實benzodiazepine有效治療腿不寧症候群及其他纖維肌痛症的相關焦慮症狀。但是由於具有成癮性,benzodiazepine必須小心使用。有時會在極少數的病人身上產生嚴重的憂鬱症。但是藥物一旦停止,憂鬱症狀就會消失。但是一般來說,benzodiazepines可以促進平靜的安眠,對於纖維肌痛症的作用卻不大。其他像zolpidem是一種與benzodiazepines有關的藥物,或像zopiclone是一種非benzodiazepine的藥物,雖可以改善病人的睡眠,但對纖維肌痛症的患者而言,還是無法緩解纖維肌痛症所產生的疼痛、或晨僵。
止痛劑 (Analgesics)
Tramadol是一種促進serotonin及norepinephrine分泌,並阻斷NMDA徑路接受器的溫和止痛劑。由於一般阻斷纖維肌痛症疼痛所需tramadol的劑量較高,因此患者會覺得昏昏沈沈。但是在雙盲控制組研究中,卻發現tramadol具有明確的長期療效。
非類固醇消炎止痛藥(NSAID)
在治療纖維肌痛症中,雖沒有戲劇化的治療效果,但因阻斷prostaglandin而有消炎止痛的作用。在雙盲控制組研究中,使用ibuproten或naproxen等NSAID混合其他纖維肌痛症的治療方法,仍顯示具有減輕疼痛的效果。
纖維肌痛症的預後
纖維肌痛症並非憂鬱症,只是如同許多慢性病一樣,合併有情緒沮喪的症狀。因為病人如果在診斷以及治療上,得不到好的反應,情緒上的沮喪是可以預期的。但是纖維肌痛症並非憂鬱症,這種看法不論是在神經內分泌、神經傳導介質、或針灸治療的研究、以及神經影像學的研究,如功能性核磁共振掃描(functional MRI),或是單光子放射電腦斷層攝影(SPECT、single photon-emission tomography)等都已得到証實。 纖維肌痛症病人的人格特質常有追求完美的傾向。倘若病人能善用這種追求完美的人格特質於治療的過程,服從醫囑,並確實改進生活方式,包括運動,保持樂觀心情,減肥,充足睡眠,則纖維肌痛症終有痊癒的機會。因為人們在現代的社會中,由於工作上的關係普遍晚睡,造成生理時鐘紊亂,影響內分泌系統的下視丘、腦下垂體、及腎上腺分泌腎上腺皮質素失調,免疫系統因此紊亂,容易生病感冒;而纖維肌痛症與以上生理變化也有程度上的關係。所以纖維肌痛症就是因為這種不規律的生活模式,所產生的現代文明病。同時現代人普遍偏好美食、厭惡運動,所以體重過重的新陳代謝症候群更是時有所見;殊不知運動除了可以減肥、改善體內血脂肪及糖分的新陳代謝外,還可以在神經系統裡產生人體的生理性嗎啡,而達到止痛的目的。
纖維肌痛症的展望
纖維肌痛症在今天已經是一個有藥可治的疾患。所以患者只要在適當的藥物治療下,作好規律生活模式的調整,並逐漸養成運動的好習慣;再加上追求完美就是這類患者天生具有的人格特質,只要指導好,讓病人在這個方向走對了,病人有了信心,種種的良性循環,就足以鼓舞病人逐步走出個人的象牙塔,最後終有痊癒的機會。
【撰文/中國醫藥大學 醫學系內科副教授 陳俊宏醫師】

 列印此頁
列印此頁