攝護腺癌!原來現在這樣診斷
症狀
攝護腺癌早期病灶很小,而且多數發生於周圍腺體,因此少有症狀。但是當攝護腺癌進行及生長到某一程度,如果向尿道及膀胱脛延伸時則會產生與攝護腺肥大之症狀,如解尿困難、尿路變窄及瀕尿等症狀。如果攝護腺癌侵犯到射精管,則可以造成血精亦即精液帶血。如果攝護腺癌侵犯出攝護腺被膜並破壞附近與陰莖勃起有關之神經血管(Neurovascular bundle),則可導致陽萎。另一方面是攝護腺轉移後的症狀,如骨骼轉移後造成之骨骼疼痛或是骨盆腔淋巴腺轉移後壓迫靜脈造成下肢水腫或是壓迫輸尿管造成腎積水。
攝護腺特異性抗原檢查(PSA test)
攝護腺特異性抗原(prostate specific antigen or PSA) 是由於攝護腺體及管道上之上皮產生的一種蛋白 (Serine protease)。PSA只有分化後靠腺體腔的細胞分泌至腺體腔與精液和可以液化精液促進增加精蟲的活動力. 因此PAS的澴度在精液中很高但在血中很低, 兩者相差千倍. PSA雖為具有攝護腺器官上的特異性,但無論良性的腺體或惡性的攝護腺腫瘤細胞皆可表現PSA。
比起良性攝護腺體來說,惡性攝護腺癌細胞之PSA表現量較低,但是攝護腺癌攝比良性攝護腺體漏入血中之PSA分子較多,因此造成血中PSA值昇高。 在偵測攝護腺癌之效率而言,單一PSA檢查之陽性預期值都比肛門指診為高。
PSA廣泛檢查的廣泛使用已使攝護腺癌提前獲得提前診斷,但絕大多數之學者皆不贊成僅使用PSA 來偵測攝護腺癌,因為約1/4的攝護腺PSA值仍可小於一般過去所定之正常值4.0ng/ml。因此站在早期偵測攝護腺癌的觀點來看,合併使用PSA及DRE為目前最有效的方法。 由於過去訂定PSA4.0 ng/ml做為切片的閥值我們手術後真正攝護腺癌侷限於包膜內的比率不到80%. Tomphosom 在分析過去PCPT研究發現PSA<4 ng/ml切片發現攝護腺癌的病人中有超過20%的癌是格里森數大於7之可致命性攝護腺癌. 因此下修PSA閥值至3.0ng/ml考慮攝護腺切片是有其必要性. 
肛門直腸指診(DRE)
在攝護特異性抗原 (PSA) 尚未發現前, 攝護腺癌的診斷完全靠肛門直腸指診和指尖引導切片檢查. 指診可以在病趴下或躺上執行。過去約25%診斷的攝護腺癌其血清中PSA值小於4.0 ng/ml,這些早期攝護腺癌的診斷都是靠臨床醫師執行肛門指診所得的功勞,因此任何有肛門指診不正常的病患都必需建議攝護腺癌的切片檢查。肛門指診不正常病患中攝護腺癌陽性預期值(positive predictive value)在研究報告中為21%至53%,依醫師之懷疑程度而定。肛門指診的再生性亦依檢查的經驗以及仔細程度而有所不同,下列為Whitmore's OSCC Committee所尚訂之DRE for diagnosis and staging的方法:
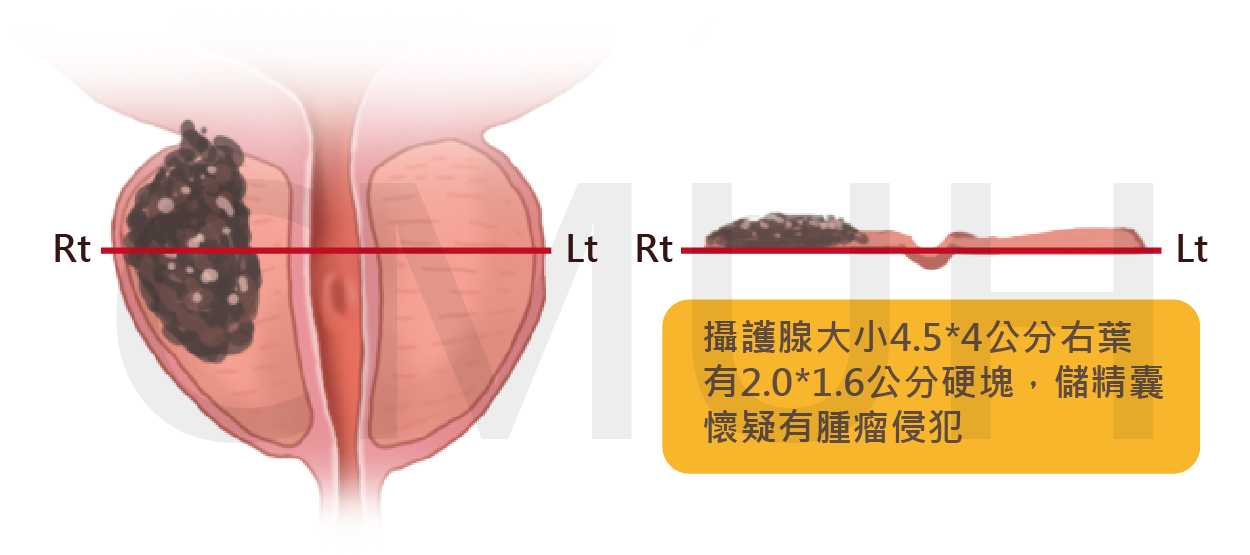
- 描畫出一雙面空間(two dimentional)之攝護腺圖以評估攝護腺的形狀、直正大小及攝護腺上硬塊之形狀、大小、位置和硬度(degree of induration)。例如:
- 在圖上亦應包函一個橫斷切面及在攝護腺一特定層次上標示出在直腸面上之任何相稱及不相稱之形狀及硬塊之位置及硬度。例如:
- 寫出有關檢查者有關可能攝護腺癌分期之意見,如Stage B1 (T2a), B2 (T2b)或 Stage C (T3)。
- 另外,如肛門括約肌之強度狀態以及任何直腸壁上之病灶亦需一起描述。
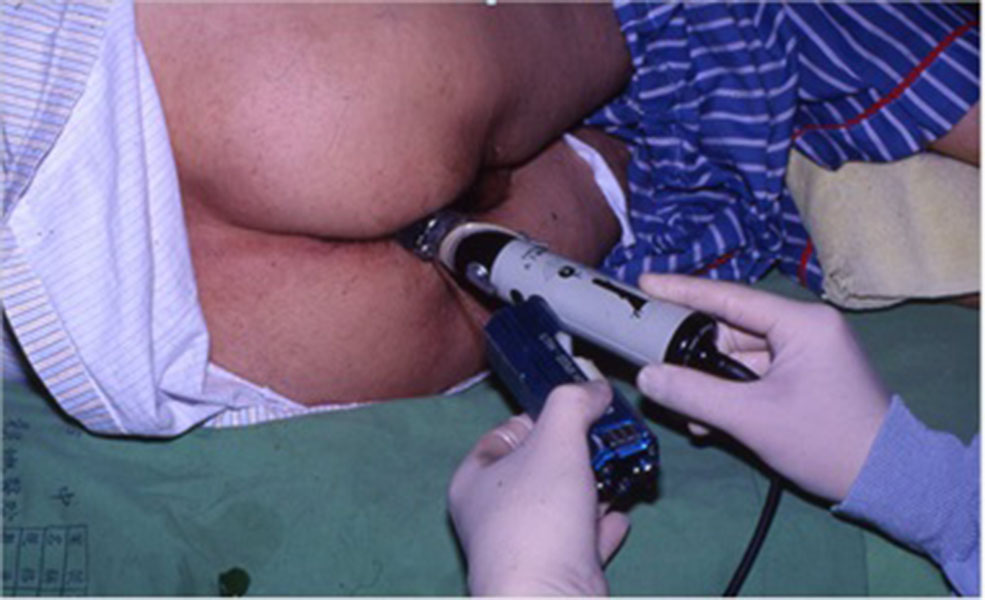
攝護腺癌在經直腸超音波(Transrectal ultrasonography, TRUS)的表現,最常見的是低迴音性病灶85%,而同迴音性 (isoechoic) 約佔15%,由於很多低迴音性病灶並不是攝護腺癌,所以經直腸超音波的敏感性與特定性均不高。另外,經直腸超音波在癌症為明顯的低迴音性時 (hypoechoic cancer),可以測量癌症體積、觀察有無穿出包膜或侵犯至儲精囊。但是大部分攝護腺外蔓延是微觀的 (microscopic),所以經直腸超音波在癌症分期所扮演的角色並沒有那麼重要。 經直腸超音波對攝護腺癌的診斷因缺乏可接受的特定性,所以目前也不將其當作第一線篩檢的工具,其扮演的比較重要角色是引導系統性切片的進行。 經直腸超音波導切片的好處是直腸無痛覺神經。
大部分人可以接受不需要全身式麻醉。但 65-90% 病人在接受切片時會有某種程度的不舒服,10-25% 的病人會感覺中度至嚴重程度的疼痛。所以在為病患切片時建議給予局部麻醉,以減輕疼痛。由於直腸內有許多細菌,部分醫師會在實施切片之前給予病人灌腸,另外部分醫師會直接在切片時用優碘紗布做清直腸的動作。切片前、後建議使用預防性抗生素。雖然如此仍然有 1到3%的病人發生發燒, 菌血症而需要住院洽療。
從1980年代末期,六針式的系統性切片 (sextant format) 加上病灶針對性切片 (lesion-directed) 開始廣泛被採用,但是六針式切片可迷失20-30% 癌病灶的檢測。1990年代末期開始有醫師增加攝護腺較外側的切片數,以增進癌病灶的檢測率。直至目前為止,十至十二針式系統性切片,被視為黃金標準而最常被採用 經直腸超音波切片乃會合併不同程度的併發症。60-79% 的人有輕微 (minor) 併發症,只有0.4-4.3% 的人會嚴重 (major) 併發症需要住院治療。
大部分輕微併發症在48至72小時會消失,只需要給予保守療法即可,包括立即併發症 (immediate complication):泌尿道感染 (UTI) 2%,迷走神經刺激:頭暈目眩 (vasovagal episodes: feeling faint) 5.3%,肛門出血(rectal bleeding) 8.3%,血尿 (hematuria) > 0.8%。整體來說,產生併發症在三十天內需要住院的治療的只佔1.4%,其中約72% 是因感染引起的,統計三十天內之死亡率只有0.09%。所以,經直腸切片基本上尚安全。
病理組織檢查及格里森分級 (Histopathologic examination and Gleason score)
Dr. Donald Gleason 1977在顯微鏡下觀測攝護腺癌細胞的分化排列制定出(grade 1 to grade 5 )五級分級數, 與臨床的預俊具高度桐關性. 完整之Gleason score(格里森分級數) 為最多與次多面積之Gleason grade的加總。不論腫瘤大小,均應給予完整之格里森分級數。
於needle biopsy中若有三種以上之格里森分級,依國際泌尿病理學會與美國數病理學會建議,將體積最多之G格里森分級 與等級最高之格里森分級相加為格里森分級數。格里森分級數7以上的攝護腺癌其預後明顯比格里森分級數6以下為差。格里森分數6或 6以下 的攝護腺癌則比較溫和.,另外影響預後很重要的是有無grade 4以上腫瘤的存在, 則屬於致命性的攝護腺癌。
攝護腺癌的早期診斷
國人目前攝護腺癌的發生率比美國人低6倍,但是國人攝護腺癌的死亡率比美國低2至3倍,而且死亡率是逐年升高,20年來已增加3倍。預計十年後國人攝護腺癌的死亡率有可能與美國的死亡率接近。發生率與死亡率之比在美國是13比1,而台灣是約為4比1,可知過去我們診斷的攝護腺癌,一部分為局部性攝護腺癌,一部分為侵犯性攝護腺癌或為轉移性攝護腺癌。
台灣攝護腺癌最主要的問題是診斷時許多都已是晚期攝護腺癌 (一般美國民眾對攝護腺癌認知高),國人對攝護腺癌的認知不夠普及,因此建議:
- 預期餘命10年以上且50歲以上的男人,必須有機會接受充分告知並了解有關PSA篩檢攝護腺癌的詳細說明 (包括可能造成不良的後果及可能的效益),然後依個人意願定期做PSA檢查。
- 高危險族群 (有家族史) 建議40歲以上開始參與定期PSA檢查。
- 美國因為PSA<4.0 所診斷之攝護腺癌手術後發現有>20%為致命性攝護腺癌,美國及歐州泌尿醫學會分別於2013 及2014年的共識上將切片的 PSA cutoff 訂在3.0 ng/ml。個人亦非常同意應用於國人。
【撰文/中國醫藥大學附設醫院 泌尿部顧問 楊啟瑞醫師】
 列印此頁
列印此頁