.jpg)
近年來,8點檔連續劇為了衝高收視率,增加了不少「灑狗血」的橋段,常見的不外乎罹患癌症然後不治等悲情衝突的情節,令觀眾不由得開始擔心自己會不會也被癌症纏身,尤其是有癌症家族史的人,或許會更加感到惶惑。
事實上,隨著基因體時代的來臨,醫學發展已經進步到可以從基因檢驗來預測疾病的發生及預後的好壞,我們稱之為「個人化醫療」,這也是一種「基因檢驗之科學算命」的方法,並且是建立在實證醫學的基礎上。
人類基因體計畫,帶動了個人化醫療的興起
「個人化醫療」源起於1985年,美國科學家Renato Dulbecco提出「人類基因體計畫」,1990年,美國政府正式推動,預計以15年的時間,斥資30億美元,透過跨國實驗室的合作,描繪出人類基因體的遺傳圖及物理圖,定出人類DNA的全部核甘酸序列,並將10萬個左右的基因定位。
在各國通力合作之下,「人類基因的定序草圖」提前於2000年完成,並將基因資訊公開於美國國家生物資訊中心(NCBI)的基因資料庫內,提供所有科學家查詢。這項偉大的「人類基因體計畫」可稱為人類科學史上的3大工程之一,具有重大的科學意義及經濟效益,並因而促進了一系列生命科學的發展,對於生命的起源、演化,細胞的發育、分化及疾病發生,都是很好的參考資料。
當時的美國總統柯林頓帶著人類基因體計畫團隊,宣布已完成「人類基因體的定序草圖」時,說了一句名言:「這是一本製造你我的說明書,還有什麼比這更吸引人呢?」隨後,各種基因檢驗如雨後春筍般的蓬勃發展,而這本「製造你我的說明書」也為「預防醫學」的時代揭開了序幕。
治療前檢驗基因,可為病人選擇適合的藥物
個人化醫療的分子檢驗,大約可分為兩個部分,一部分與「用藥」有關,另一部分與「疾病風險」有關。藥物基因體學是利用基因體的變異和生物標記,選出每個病患最適合的藥物劑量,目前發展最成熟的包括國人常產生過敏反應的抗癲癇藥物Cabamazepine。研究發現漢人族群帶有HLA-B1502基因者,過敏發生率會大幅提升,為了降低劇烈皮膚反應如史蒂芬強生症候群(Stevens-Johnson syndrome,SJS)的出現,臨床用藥前,可以先檢測病人是否帶有該基因,再決定是否要給病患使用此藥。
癌症治療是另一重要發展,標靶藥物可針對癌症細胞的增殖、血管新生或基因突變,專一性作用在相對應的機轉,以達到治療效果。傳統的化療藥物無法區分正常細胞或病變細胞,標靶藥物就不同了,它如同巡弋飛彈一般能夠在不傷害正常組織或器官功能的情況下,有效的攻擊目標腫瘤細胞。
以現今標靶藥物所針對的兩種目標基因(EGFR及KRAS)為例。大腸癌新藥Cetuximab (Erbitux )是一種基因重組的單株抗體,可專一性結合人類表皮細胞生長因子接受體,來阻斷與接受體相關激酶的磷酸化和活化,從而抑制細胞生長。以聚合酶鏈鎖反應來檢驗病患病變組織的KRAS基因有無突變,可幫助醫師決定昂貴的標靶藥物是否適合用來治療,因為一旦產生突變,此類藥物的效果會大打折扣。
EGFR基因突變檢驗是針對非小細胞肺癌的病患,這類標把藥物如艾瑞莎(Iressa)及得舒緩(Tarceva),可以拮抗上皮生長因子第1型接受器酪胺酸酶的ATP結合區,使癌細胞生長訊息不會持續向細胞內傳遞,達到抑制癌細胞生長的效果,而藉由分子檢驗也能了解此類標把藥物對非小細胞肺癌的治療有無幫助。
本院檢驗醫學部已開發的藥物代謝基因項目如下:
|
基因檢驗 |
適應症或藥物 |
|
HLA-B*1502 |
抗癲癇藥物cabamazepine |
|
HLA-B*5801 |
高尿酸血症使用Allopurinol |
|
EGFR |
非小細胞肺癌標把藥物艾瑞莎(Iressa)及得舒緩(Tarceva) |
|
K-Ras |
大腸直腸癌標把藥物Cetuximab (Erbitux ) |
|
TPMT |
血癌化學治療藥物6-MP (6-Mercaptopurine) |
|
MGMT甲基化 |
神經膠母細胞瘤治療藥物Temozolomide |
你有癌症基因嗎?從大腸瘜肉與大腸癌說起
癌症是一個和基因相關的疾病,近來在癌症分子基因學、表觀基因學和基因體的相關研究及應用,已經大幅改變癌症的診斷、分類、預後和治療。由於部分癌症和某些基因變化有高度的相關性,且此基因的改變可經由配子遺傳給下一代,因此針對某些「遺傳性」癌症的早期診斷,最簡便的預防方法就是從血液中尋找這些相關基因是否存在著有意義的改變,再據此建議病患或其家屬是否要定期追蹤甚至做預防性的介入治療。
以家族性大腸瘜肉症為例,這是一種顯性的遺傳性疾病,相關的基因是APC(Adenomatous polyposis coli)產生突變。具有這種遺傳基因的病患在一定的年齡之後,大腸直腸中會逐漸產生數百甚至數千個以上的腺瘤性瘜肉,通常是在15歲以後開始出現,平均在39歲左右,瘜肉會轉癌化(21歲前的癌化機率為7%,到了45歲,90%會癌化)。
根據孟德爾遺傳法則,這類患者子女有此遺傳的機率約為5成,而有此遺傳者幾乎都會發病,故家族成員在青春期後均應接受篩檢,一經確定,需在癌變之前,將大腸直腸全數切除。散發性大腸直腸腺瘤及大腸直腸癌也常見到APC基因的突變,除可證實APC基因突變與大腸直腸腫瘤的形成有關之外,也可解釋為何家族性大腸瘜肉症相關家屬成員幾乎不可避免的都會罹患大腸癌的原因。因此,將APC基因有無變異的檢測應用在大腸內視鏡發現的瘜肉組織,也可預測該瘜肉組織將來癌化的可能性。
好萊塢女星安潔莉娜裘莉因有BRCA1及BRCA2基因缺陷及家族史,被評估為罹患乳癌的高風險群,接受了預防性乳房切除術的案例,也是利用基因檢測來預測罹癌風險,而採取相對應預防措施的例子。只是此一預防措施是定期追蹤或是如裘莉般的採取侵入性治療,要視血液腫瘤科醫師的專業諮詢和病患本身的意願而定,因為目前除了家族性大腸瘜肉症有明確的治療建議之外,其他疾病都還需要更多實證醫學的佐證。
中國醫藥大學附設醫院檢驗醫學部已開發的基因檢測項目如下:
|
基因 |
臨床意義 |
|
APC |
在大部分(90%)家族性大腸瘜肉症病人的體細胞可以找到APC基因突變,這些突變將導致APC基因的產物無法執行腫瘤抑制的功能,因而導致大腸直腸癌的發生。 具有這種遺傳的病人,大腸瘜肉通常在15歲以後開始出現,平均在39歲時,瘜肉會轉變成癌。家族性大腸瘜肉症所產生的腸癌占所有大腸直腸癌的1%。因為幾乎所有病人均會有癌變,所以相關家族成員均應就醫篩檢,有助於大腸直腸癌的預防或早期診斷。 |
|
PIK3CA |
編碼磷脂酰肌醇3激酶(PI3K)的 p110a亞基,已被證實是一種癌基因,人類多種惡性腫瘤中都存在該基因的突變。最常見的PIK3CA基因突變位點為Exon 9 [E542K (G1624A)、E545G (A1634G)、E545K]及Exon 20區域[H1047R (A3140G)、H1047L (A3140T)],檢測該突變基因有助於臨床用藥治療。 |
|
KRAS |
大腸直腸癌的治療,除了傳統的手術及化學化療之外,若搭配標靶藥物爾必得舒(Cetuximab),可有效阻止上皮細胞生長因子受體的活化,從而抑制腫瘤細胞的生長或轉移。 標靶藥物爾必得舒(Cetuximab)的效果和KRAS基因有無突變有明顯的相關性,若是KRAS為未突變的原生型,轉移性大腸直腸癌患者接受傳統化療與使用爾必得舒之後,約有60-70%會呈現良好療效;但若KRAS基因是突變型,則病患接受爾必得舒沒有益處。 因此,病患在使用含有爾必得舒的合併治療前,應先做KRAS基因檢測,一旦發現KRAS基因突變,須調整治療藥物。 |
|
BRAF |
目前已知有30幾種BRAF突變基因與人類癌症相關,包括:>80%的melanomas及nevi、0-18% other tumors、1-3% lung cancer、5% colorectal cancer等癌症,其中又以BRAF(V600E)gene突變較為常見。2011年美國FDA已批准BRAF的Serine-threonine kinase inhibitor(Vemurafenib)用於治療黑色素瘤,故癌症病患先檢測BRAF(V600E)突變基因,有助於臨床用藥治療。 |
|
TP53 |
目前已知腫瘤及癌細胞的形成和細胞生長調控機制失序有明顯關聯,正常的TP53基因產物會抑制細胞分裂,讓細胞有機會進行DNA修補及避免細胞無限制生長,若是有病變的細胞,正常的TP53則會促使該細胞凋亡,因此TP53向來被認為是腫瘤抑制基因。變異的TP53基因對細胞生長調控有較低(或沒有)的抑制性,會導致細胞生長失控,容易造成往腫瘤及癌細胞發展。 目前已知一半以上的癌症病患,其腫瘤細胞內可偵測到TP53基因發生突變,包括膀胱、腦、乳房、子宮頸、大腸、直腸、咽喉、肝、肺、卵巢、胰臟、前列腺、皮膚、胃及甲狀腺癌等,故檢測TP53基因有無變異可作為評估罹癌風險的最佳依據。
|
|
BRCA1 BRCA2 |
BRCA1及BRCA2 是重要的腫瘤抑制基因,其基因突變會導致家族遺傳性乳癌及卵巢癌,這種情形約占所有乳癌患者的10%。帶有BRCA1或BRCA2基因突變的人,一生中罹患乳癌的機率為40-87%,卵巢癌機率為16-60%。除此之外,還容易得到其他癌症,如前列腺癌(男性)、胰臟癌或大腸癌。BRCA2基因突變亦會造成男性乳癌(發生率6%)。 BRCA1或BRCA2基因皆為自體顯性遺傳,在家族性乳癌或卵巢癌症候群中,如果此基因產生突變,其家族子代中所有成員皆有50%的機率帶有此突變基因。女性若有BRCA1和BRCA2突變基因,大90%會得到乳癌。同時,這些家族罹患卵巢癌、子宮內膜癌的比例也會相對提高。 |
|
HPV基因分型 |
持續感染人類乳突病毒(HPV))是罹患子宮頸癌和子宮頸上皮內贅瘤(子宮頸癌前兆)的主因。全世界99%以上的子宮頸癌和人類乳突病毒的存在有關。可以感染人類生殖器黏膜的約有40多種,然而,這些基因型中只有一部分(HPV 16、18及高風險性HPV『31、33、35、39、45、51、52、56、58、59、66、68』)和子宮頸癌及癌前病變有關。 |
檢驗癌症基因,兩個流程圖提供參考
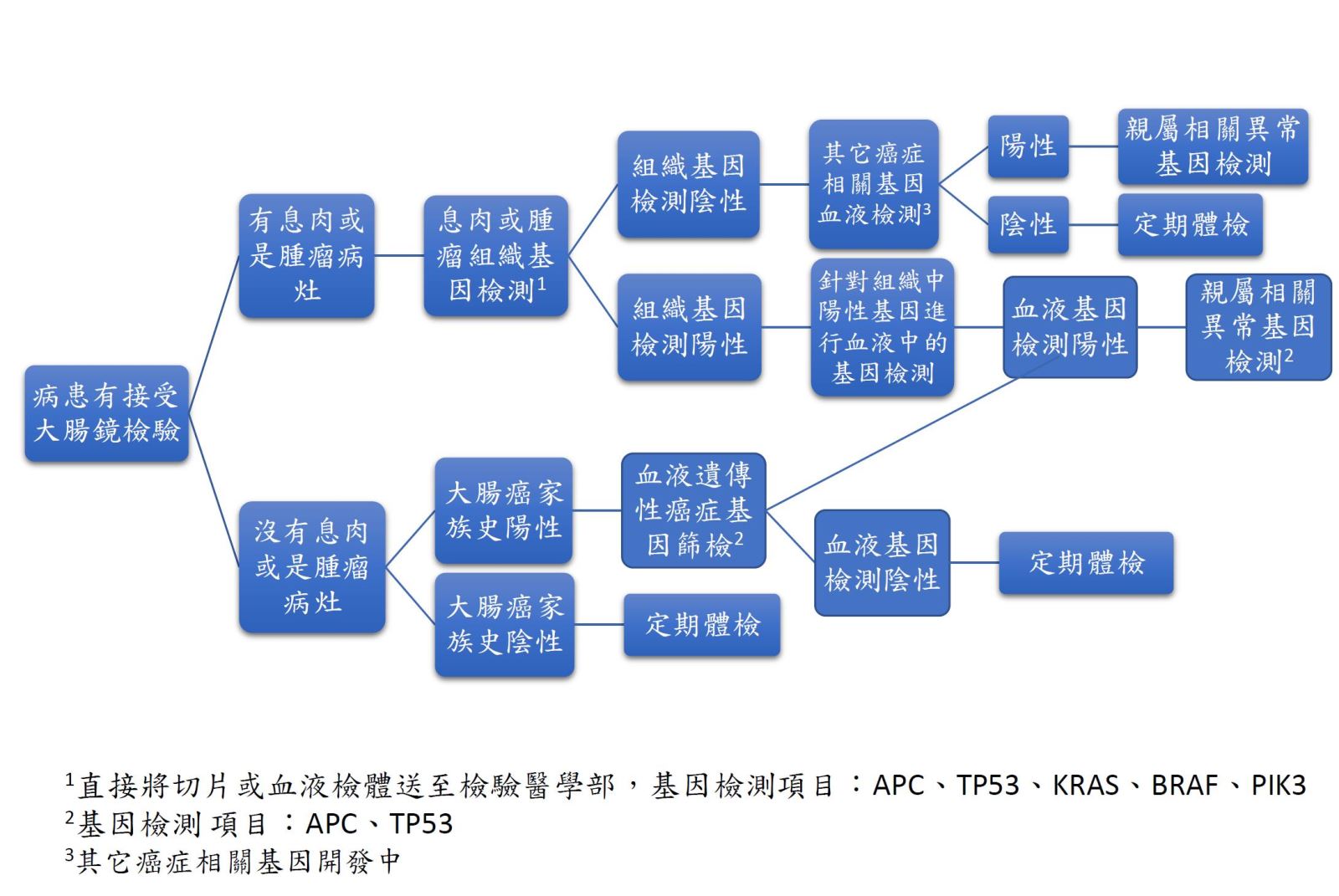
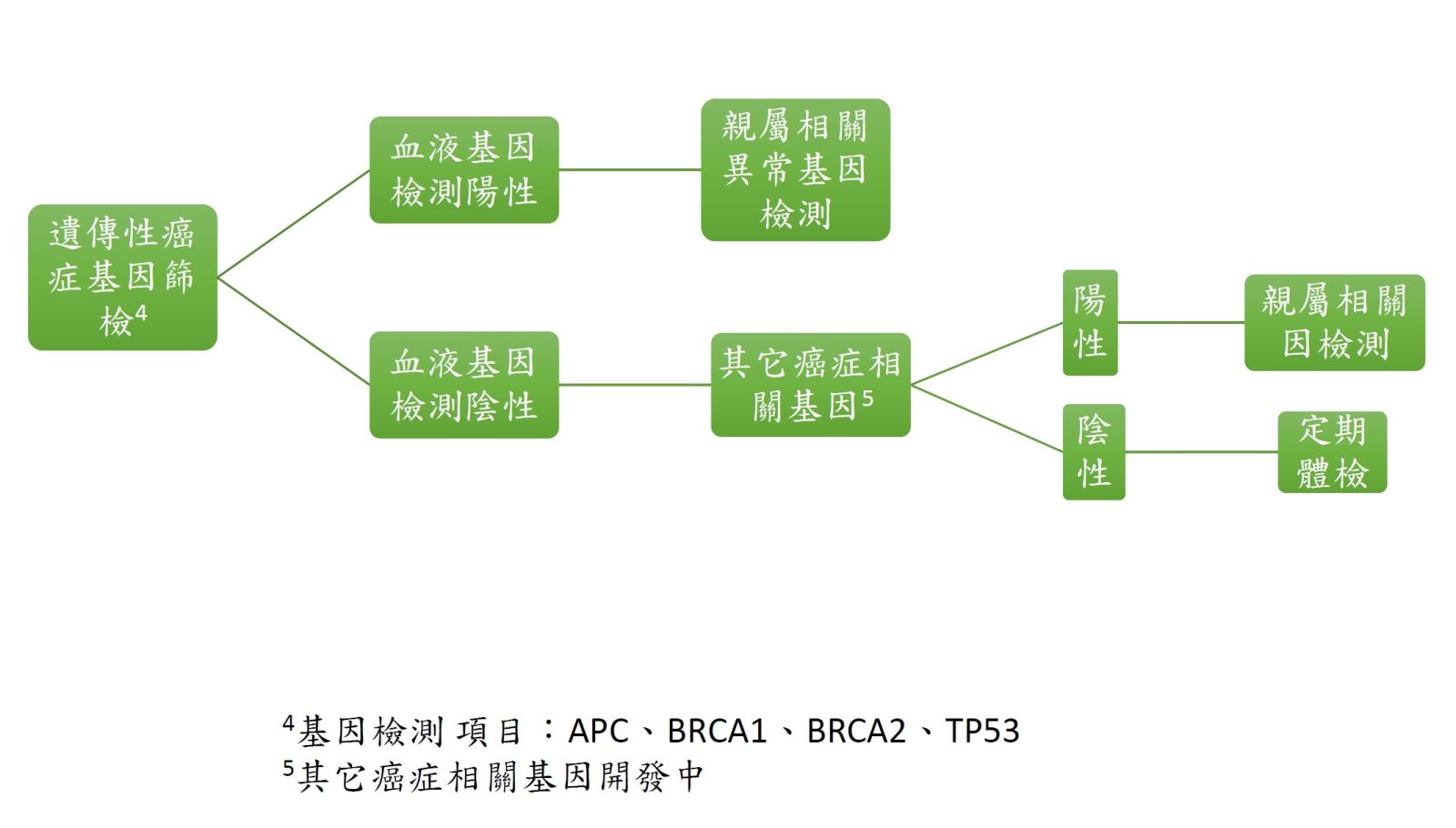
因此,針對目前已開發的癌症基因檢測項目,我們提供以下流程圖供臨床參考(如下)。簡言之,只要病理組織發現基因突變,建議加做血液檢查,若同為陽性者,有可能為家族性遺傳基因變異。我們建議連同親屬一併進行相關基因檢測,可提早發現家族性遺傳基因變異,並採取適合的對策。
圖一、大腸癌相關基因檢驗流程圖
圖二、遺傳性癌症相關基因檢驗流程圖
蒐尋肥胖密碼,營養代謝體質基因一驗便知
除了「用藥」與「疾病風險」相關的分子檢驗,我們也提供了「營養代謝體質基因檢驗」,根據基因檢驗結果,搭配醫師及營養師的專業建議,可以得到最適合自己的體重管理策略。這項檢查具有4個特色。
- 個人化:依據個人專屬的基因型態來擬訂體重管理策略
- 採樣容易:僅需抽血檢驗即可
- 選擇性:共有6種營養代謝相關基因檢驗,可進行任何組合式檢驗。
- 固定性:專屬的基因型,不會隨身體狀況不同而改變,一生僅需檢驗1次。
|
檢驗基因 |
對應基因說明 |
|
GNB3 (C825T) |
影響熱量代謝緩慢,使細胞囤積脂肪,造成代謝失調 |
|
ADRB2 (Arg16Gly, Gln27Glu) |
對於碳水化合物製品的基礎代謝率功能差,容易肥胖 |
|
ADRB3 (Trp64Arg) |
影響內臟脂肪組織基礎代謝,造成內臟脂肪組織的脂肪分解減少,皮下脂肪含量變多 |
|
PPARr (Pro12Ala) |
脂肪細胞分化數量增多,容易吸收油脂,導致肥胖 |
|
UCP1 (-3826 A>G) |
基礎代謝及頑固型肥胖(下半身肥胖)相關基因 |
|
FTO (rs9939606 T>A) |
與身體質量指數BMI有很高的關聯性 |
營養代謝基因檢驗能針對受檢者日後肥胖的可能性進行風險評估,雖然基因變異意味著肥胖風險較一般人高,但並不代表日後一定會罹患該類型的肥胖。肥胖的形成除了基因缺陷或遺傳之外,後天的飲食、生活習慣及外在環境都是可能原因之一。
基因檢驗對於藥物的選用及癌症、肥胖等疾患的治療,提供了全新的個人化選擇,這是一個可以用基因檢驗來推算個人化醫療的時代,民眾若能善加運用,健康會更有保障。
【撰文/中國醫藥大學附設醫院 檢驗醫學部 何承懋醫師、林建佑醫檢師】
 列印此頁
列印此頁