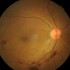
56歲的王先生於1週前察覺右眼常出現如飛蚊般飄動的浮游物,視野周圍偶爾還雜有閃電狀的閃光,由於工作忙碌,以為是眼睛過度疲勞引起,所以不以為意。但症狀持續幾天後,非但沒有改善,右眼下方甚至有了揮之不去的陰影,一兩天後逐漸往中央擴散,驚嚇之餘,趕來醫院掛急診。當時他的矯正視力只剩下0.05,經散瞳檢查後,發現玻璃體出血,視網膜上11點鐘方位有1個大破洞,8點鐘到2點鐘方位的視網膜都已剝離,並往中央延伸進黃斑部。進行手術後,他在床上趴臥3週休養,術後2個月的矯正視力為0.5。
42歲的李小姐3天前左眼突然出現飛蚊症,立即請假到眼科門診檢查,左眼矯正視力為1.0,經散瞳檢查後,發現除了玻璃體的混濁物之外,視網膜上2點鐘方位有1個破洞,經雷射處理,破洞未再繼續擴大,也沒有視網膜剝離的現象,雖然飛蚊症仍持續存在,但左眼矯正視力保持在1.0。
這兩位病人都有視網膜的破洞,治療結果卻相差很多。王先生因為太晚就醫,已經引發大範圍的視網膜剝離,不僅需要手術處理,術後還得維持趴臥姿勢3週,而且最終視力也無法回復到原本的狀態。李小姐就不同了,她一發現異常就立即求助,只需要在門診接受雷射治療,術後除了暫時避免激烈運動之外,其他作息都可照常,最後視力沒有受到任何影響。由此可見,認識視網膜破洞的徵兆是非常重要的,如果能夠及早發現,預後相差很大。
如果把眼睛視為一台照相機,視網膜就像照相機的底片,位在眼球的後方,負責感光和成像。如果把眼睛看做一個水球,球壁包裹著的是像果凍一樣的玻璃體,球壁的內側是視網膜,球壁的中間是充滿血管負責營養的脈絡膜,球壁外側是堅硬而負責結構穩固的鞏膜。
視網膜剝離就是指視網膜和其後方的組織分離,就像壁紙從牆壁上脫落一樣,失去原本感光成像的功能,造成視力嚴重喪失。
裂孔性視網膜剝離最為常見
裂孔性視網膜剝離,顧名思義就是視網膜出現破洞,如果放著不管,玻璃體內的水分會開始順著破洞流入視網膜後方,視網膜和其後方的組織慢慢被液體隔開,此時就稱為視網膜剝離。剝離後的視網膜會失去原本的功能,視網膜上的感光細胞以及其他細胞也會漸漸凋亡。
視力出現異常務必立即就醫
裂孔性視網膜剝離的發生,一定是視網膜上先有一個裂孔,而裂孔往往是因為周邊視網膜的局部退化以及玻璃體的拉扯所造成的。周邊視網膜退化就是視網膜變得比較薄,較常見於有高度近視或年紀較大的人。
至於玻璃體的拉扯較為複雜,必須先從眼球的結構說起。玻璃體和視網膜原本是黏著的,但多數部位黏得不緊,只有少數部位黏得比較緊密,而人到中年,眼球會出現玻璃體和視網膜分離的自然生理現象,此時原先沒有飛蚊症的人可能會突然察覺到眼前有大隻飛蚊出現,這是因為玻璃體開始離開視網膜,光線照到玻璃體後表面的混濁物再投影到視網膜所產生的影子。此為老化時可能會產生的自然現象,雖然沒有關係也不需治療,然而這個現象告訴我們玻璃體和視網膜正在分開,少數黏得比較緊的視網膜可能會在這個過程中被拉出破洞,所以初次出現飛蚊症時務必前往眼科門診接受散瞳檢查,看看有無視網膜裂孔,以免破洞擴大延誤雷射治療的時機,甚至產生視網膜剝離。
不可忽視的視網膜剝離前兆
從以上病程我們可以推想視網膜剝離的症狀。一般會有些前兆:突然出現飛蚊症或是飛蚊的數量快速增加、視野周圍出現閃電狀的閃光。出現這些前兆時,表示視網膜可能有破洞,若真的導致視網膜剝離,病人會有局部視野缺損的現象,意即單眼看出去,會發現某一方位的角落變黑變模糊。過了幾小時或幾天,變模糊的區塊逐漸往中央延伸,這就表示視網膜剝離的範圍加大,並向黃斑部蔓延。
目前的醫療無法修補視網膜裂孔,但是可以有效預防視網膜裂孔演變為視網膜剝離。如果單純只有視網膜破洞,只要及時在破洞周邊施打雷射,利用雷射引發視網膜結疤,待2-3週後疤痕形成,破洞周圍的視網膜就會與後方的組織黏結緊密,變得穩固,可大幅降低後續產生視網膜剝離的機會。
但若延誤就醫,視網膜破洞變大,玻璃體內的水分開始順著破洞流入視網膜後方,視網膜和其後方的組織就會慢慢被液體隔開,此時稱為視網膜剝離。小範圍的剝離仍可試著用雷射圍住剝離的範圍,讓視網膜剝離限制在局部,但大範圍的剝離就只能進行手術了。
就醫是否及時會影響預後
如果只有視網膜裂孔而尚未剝離,及時給予雷射處置後,少數人仍可能繼續剝離,但多數人可以維持穩定,視力與常人無異。但若發生視網膜剝離,即使成功復原,視力往往仍會受損,萬一時間拖得太久或是剝離範圍已進入黃斑部,預後更不理想。
【撰文/中國醫藥大學附設醫院 眼科部 賴俊廷醫師】
資料來源:中國醫訊第173期
 列印此頁
列印此頁